Кампания прикрепления
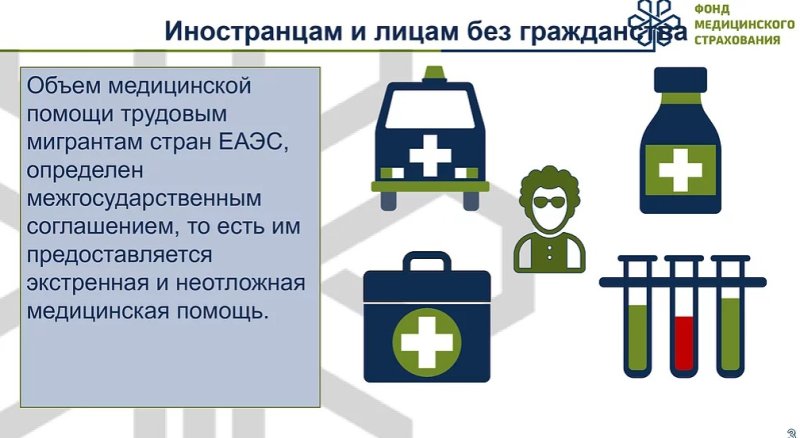
Уважаемые жители города Костанай! С 2 сентября по 2 ноября 2025 года в нашей поликлинике проводится кампания прикрепления! Наша поликлиника оснащена необходимым медицинским оборудованием для диагностики и лечения, в поликлинике работают профильные врачи по всем специальностям, а также врачи общей практики, врачи терапевты, педиатры. Для улучшения качества и доступности оказания медицинской помощи в поликлинике открыто отделение неотложной помощи. Граждане, проживающие в городе Костанай могут прикрепиться к нашей поликлинике по свободному выбору, для этого можно оставить заявку на прикрепление посредством портала электронного правительства для граждан либо обращаться непосредственно в регистратуру поликлиники.
700+
посещений
в смену
44000+
прикрепленного населения
70+
квалифицированных врачей
Новости

Чт, 13 ноября 2025


Галерея
О поликлинике
Государственные программы
Как нас найти